Spis treści
Przełomowy przeszczep wykonany przez hiszpańskich lekarzy. Biorcą jest roczna Emma
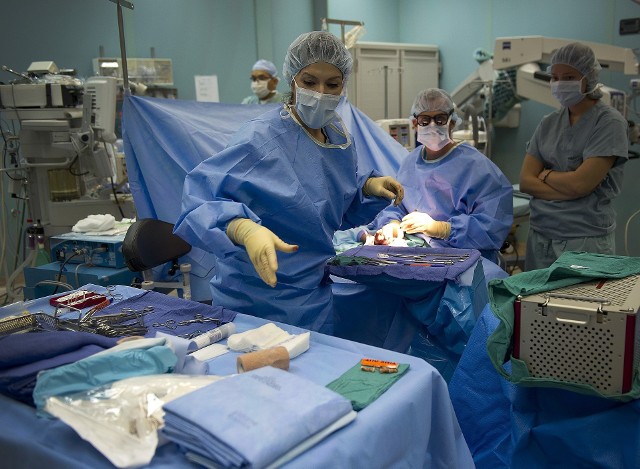
We wtorek 11 października br. podano do publicznej wiadomości informację, że u rocznej dziewczynki – Emmy, dokonano wyjątkowego zabiegu transplantacji. Stała się pierwszą na świecie biorczynią udanego przeszczepu jelita dokonanego w madryckim szpitalu La Paz. Przeszczepiony fragment układu pokarmowego pochodził od dawcy zmarłego z powodu niewydolność serca.
– Dziecko zostało wypisane i jest w idealnym stanie w domu, z rodzicami – oświadczyli przedstawiciele szpitala.
Oprócz jelita Emmie przeczepiono także wątrobę, żołądek, śledzionę i trzustkę.
– Dobrą wiadomością jest to, że życie toczy się dalej, a Emma jest bardzo odważna i udowadnia każdego dnia, że chce żyć dalej – powiedziała jej matka dziennikarzom, zanim podziękowała rodzinie dawcy i lekarzom.
Dlaczego przeszczep dokonany u małej Emmy jest wyjątkowy?
U małej Hiszpanki zdiagnozowano niewydolność jelit z powodu zbyt krótkiej długości tej części układu pokarmowego, gdy miała zaledwie miesiąc. Stan zdrowia dziecka gwałtownie się pogarszał, uratował je przeszczep wielonarządowy.
Zobacz także: Pierwszy mały pacjent otrzymał najdroższy lek świata
Podczas zabiegu wykorzystano fragment układu pokarmowego pochodzący od osoby zmarłej z powodu niewydolności serca, po tym, jak lekarze potwierdzili u niej brak bicia serca i ustanie funkcji oddechowych.
Narządy dawcy były następnie sztucznie konserwowane – pomimo braku natlenionej krwi – przez system znany jako Pozaustrojowe Natlenienie Błonowe (ECMO).
Obecnie większość przeszczepianych narządów pochodzi od dawców, którzy doznali śmierci mózgu, ale ich serce nadal biło, co pozwalało utrzymywać narządy w stanie nienaruszonym. Przeszczep przeprowadzony u Emmy jest wyjątkowy, ponieważ pierwszy raz wykorzystano jelito od dawcy, u którego stwierdzono zatrzymanie akcji serca.
Czytaj także: Kobieta po przeszczepie płuca urodziła zdrowe dziecko. To pierwszy taki poród w Polsce
Jak podaje szpital La Paz, 30 proc. osób oczekujących na przeszczep umiera nie doczekawszy transplantacji. Dokonanie hiszpańskich lekarzy otwiera drogę do zwiększenia liczby wykonywanych przeszczepów. W Hiszpanii organy pochodzące od dawców, u których stwierdzono zatrzymanie akcji serca, stanowią już jedną trzecią dawstwa dokonanego u dorosłych.
Źródła:
Zadbaj o optymalne trawienie
Grupę krwi u człowieka można zmienić, to przełom!
Dołącz do nas na Facebooku!
Publikujemy najciekawsze artykuły, wydarzenia i konkursy. Jesteśmy tam gdzie nasi czytelnicy!
Dołącz do nas na X!
Codziennie informujemy o ciekawostkach i aktualnych wydarzeniach.
Kontakt z redakcją
Byłeś świadkiem ważnego zdarzenia? Widziałeś coś interesującego? Zrobiłeś ciekawe zdjęcie lub wideo?